
Tapis de décontamination (4 x 30 feuilles)
- Karton mit 4 Matten à 30 Einwegfolien Karton mit 4 Matten à 30…

Nous contacter : 01 48 01 32 89


La pré-désinfection constitue la première étape incontournable de la chaîne de stérilisation du matériel médico-chirurgical, notamment en implantologie dentaire. Elle intervient immédiatement après l’utilisation du dispositif médical (DM) et vise à limiter la contamination du personnel, des surfaces, ainsi que des autres instruments.
Selon les recommandations de la Haute Autorité de Santé (HAS) et les directives de l’ANSM, la pré-désinfection est définie comme le traitement initial des dispositifs médicaux après leur usage, associant à la fois un nettoyage préliminaire et un début d’action antimicrobienne. Elle a pour objectifs principaux :
de réduire la charge microbienne avant le nettoyage et la stérilisation ;
de prévenir la formation de biofilm ;
de protéger les opérateurs manipulant les instruments souillés ;
de préserver l’intégrité des matériaux utilisés en limitant leur corrosion ou dégradation.
Le timing est critique : elle doit être réalisée immédiatement après l’acte opératoire, directement dans la salle de soins ou au plus près du champ opératoire. En cas de retard, les matières organiques (sang, tissus, salive) peuvent sécher et adhérer aux instruments, rendant leur nettoyage ultérieur plus difficile et moins efficace.
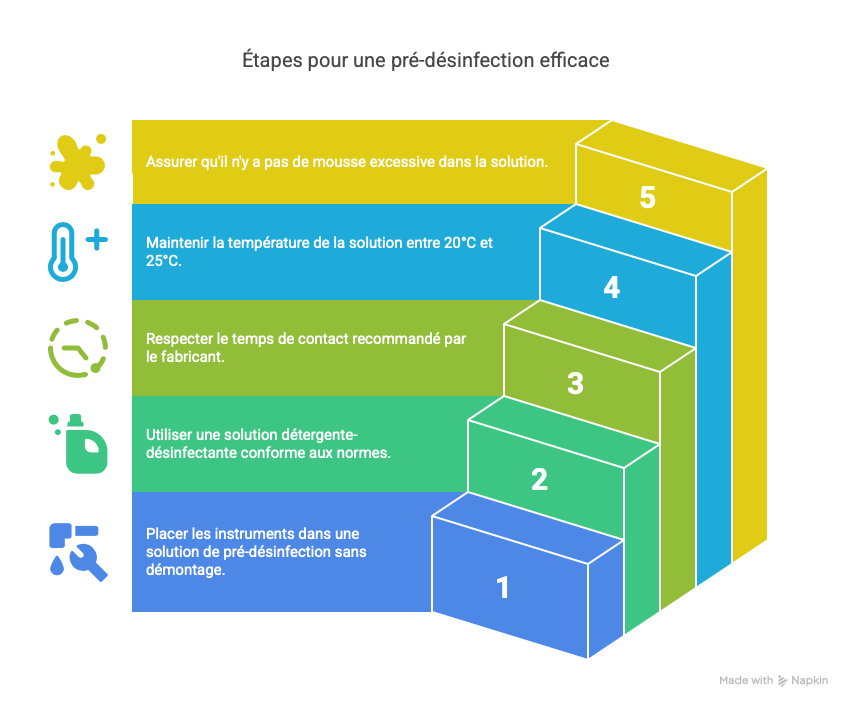
Immersion immédiate des instruments dans une solution de pré-désinfection, sans démontage à ce stade pour éviter les accidents.
Utilisation d’une solution détergente-désinfectante conforme aux normes EN 13727 (activité bactéricide) et EN 13624 (activité fongicide), voire EN 14476 si une activité virucide est requise.
Respect du temps de contact recommandé par le fabricant, souvent de 10 à 15 minutes.
Température contrôlée de la solution (idéalement entre 20°C et 25°C) pour garantir son efficacité sans altérer les matériaux.
Absence de mousse excessive : elle pourrait piéger des micro-organismes et limiter l’action du produit.
Changer la solution entre chaque cycle pour éviter une dilution ou une contamination croisée.
Port des équipements de protection individuelle (EPI) : gants résistants, lunettes, blouse à manches longues.
Utilisation de bacs adaptés (inox ou plastique médical) avec couvercle pour éviter l’aérosolisation.
Ne jamais rincer les instruments avant la pré-désinfection, au risque de disséminer des micro-organismes.
Une pré-désinfection insuffisante ou mal réalisée compromet l’ensemble du processus de stérilisation :
Elle favorise la formation de biofilm, difficile à éliminer.
Elle augmente le risque de transmission croisée d’agents pathogènes (HBV, HCV, VIH, bactéries multirésistantes).
Elle entraîne une usure prématurée des instruments, altérant leur fonctionnalité.


 Les étapes d'un cycle de stérilisation
Les étapes d'un cycle de stérilisation
